

(中国器审 2023-10-26)
高危经皮冠状动脉介入术(High-risk percutaneous coronary intervention,HR-PCI)患者主要指冠状动脉解剖/病变复杂且合并高危临床特征和(或)合并症,被冠状动脉旁路移植术(coronary artery bypass graft,CABG)排除在外,而PCI手术风险又比较高的这一类病人。这部分患者中,即使是短暂的心肌缺血也可能导致低血压和心输出量减少,从而导致冠状动脉低灌注、心力衰竭和血流动力学障碍等。因此在HR-PCI患者中,经常采用预防性的措施维持血流动力学稳定。经皮机械循环辅助(percutaneous mechanical circulatory support, pMCS)是这些措施中重要技术之一,近年来发展迅速。pMCS按照血流搏出方式可以分为搏动泵及非搏动泵(包括轴流泵、滚压泵、离心泵)。目前临床常用的pMCS装置主要有主动脉内球囊反搏(intra-aortic balloon counter-pulsation, IABP)、静脉-动脉体外膜肺氧合(veno-arterial extracorporeal membrane oxygenation, VA-ECMO)、介入式左心室辅助装置等。
一、左心室辅助装置介绍
(一)IABP
基本原理是利用置入降主动脉内的球囊,在心脏的舒张期充气,收缩期排气而达到心脏、循环辅助作用。舒张期主动脉内球囊充气,可以提高舒张压,增加冠状动脉血流,改善心肌供血、供氧,同时也可增加大脑、肾脏及外周的血流灌注;在收缩期球囊快速回吸排空,可以产生“空穴效应”,减轻左心室后负荷,降低心肌氧耗。
(二)VA-ECMO
是ECMO的一种模式,其基本原理是将血液从静脉引出,通过膜肺交换转化为动脉血,然后在人工泵的工作下将血液回输到动脉,达到呼吸和循环支持作用。VA‑ECMO具有2个方面的效应,循环辅助和心脏辅助。循环辅助主要通过提高平均动脉压实现。心脏辅助方面,VA‑ECMO人工泵可直接替代部分心脏的泵功能,同时VA‑ECMO将血液从静脉引出后,也可以减轻心脏前负荷。但由于其回输到动脉的血液是平流,VA‑ECMO会增加左心室的后负荷。
(三)介入式左心室辅助装置
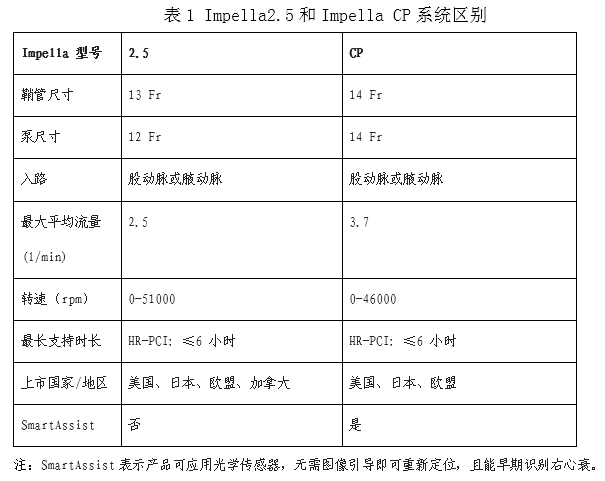
是一种左心室-主动脉轴流式辅助装置。其工作原理是运用轴流泵通过置入左心室的导管将血液从左心室端流入口抽吸出,再通过主动脉端流出口回输至主动脉,达到减轻心脏负荷的作用。该器械可以增加心输出量,降低左心室压力和容量,减少心室做功,降低心肌氧耗,也可以改善冠状动脉血流。目前获得FDA批准可用于HR-PCI辅助支持的为Impella系统,包括Impella2.5 和Impella CP两个型号,具体区别见表1。
二、FDA批准Impella系统应用于HR-PCI患者的上市临床评价简介
(一)Impella 2.5 FDA获批历程
Impella 2.5在FDA初始按510K管理,2012年管理类别提升,由510K变更为PMA管理。2015年,Impella 2.5基于PROTECT I、PROTECT II及Uspella临床试验获得PMA批准,用于高危PCI患者。同时,需完成PROTECT III (PAS,2017年开始)上市后临床随访研究。
(二)PROTECT I临床试验
PROTECT I是初步确认Impella 2.5在高危PCI患者介入治疗中的安全有效性的可行性临床试验。该试验为前瞻性、多中心、单组设计,纳入20位高危PCI患者。入选标准为左心室射血分数(left ventricular ejection fraction, LVEF)≤35%,拟进行无保护左主干或仅存单支血管病变PCI手术。主要安全终点是主要心脑血管事件(major cardiac and cerebral events,MACCE)的发生率,包括死亡、心肌梗死(myocardial infarction, MI)、靶血管血运重建、紧急CABG术和中风。主要有效性终点是PCI术中未发生血流动力学不稳定(血流动力学不稳定定义为“平均动脉压下降到60mmHg以下超过10分钟或者需要额外的压力支持)。
试验结果为:主要安全终点30天MACCE的发生率为20%(2例围手术期MI;2例在第12和14天死亡)。主要有效性终点PCI期间未发生血液动力学不稳定的患者比例为100%。不良事件发生情况包括2名患者(10%)出现轻度短暂性溶血,无临床后遗症;未出现主动脉瓣损伤、心脏穿孔或肢体缺血。
(三)PROTECT II临床试验
基于PROTECT I临床试验结果,FDA批准了上市前关键性试验PROTECT II,采用前瞻性、多中心、随机、开放、阳性对照试验设计。PROTECT II 目的是评估 Impella 2.5 系统与IABP在非急诊高危PCI患者中使用的安全性和有效性。入选标准为射血分数≤ 35%,且是干预最后一根通畅血管或无保护左主干;射血分数≤30%,且合并三支严重病变(三根主要心外膜血管均至少有一处直径狭窄≥50%)。临床试验假设在该患者群体中,预防性使用 Impella 2.5系统在预防术中和术后重大不良事件(major adverse event,MAE)优IABP 。MAE包括死亡、中风/TIA、MI、重复血管重建、需要进行心脏手术/胸腔或腹腔血管手术或肢体缺血的血管手术、急性肾功能障碍、心肺复苏术或需要心脏复律的室性心律失常、主动脉瓣关闭不全增加一个等级以上、严重低血压、未能获得血管造影成功)。
PROTECT II 试验在完成预先指定的中期分析(每组入选人数为 50%)后,发现组间30天的MAE发生率无差异,数据安全与监控委员会(Data Safety Management Board, DSMB)建议提前终止试验。最终共452例受试者纳入研究,结果发现使用Impella2.5的患者观察到90天临床MAE发生率有降低的趋势(在意向治疗(ITT)人群中,40.6%(Impella组)vs 49.3%, P=0.066(IABP组);在符合方案的(PP)人群中,40.0%(Impella组) vs 51.0%(IABP组), P=0.023);有可能改善术中血流动力学表现,最大心输出量(Cardiac Power Output, CPO):-0.04±0.24 W (Impella组)vs -0.14±0.27 W(IABP组),P=0.001)。基于上述试验结果,在接受PCI干预的高风险患者中(即由于潜在冠状动脉疾病和并发症的严重性,患者几乎没有其他治疗选择),90天后可能会观察到有益的治疗效果。这种有益的效果可能是由于在 Impella 2.5 系统的支持下能够进行更积极的经皮血运重建手术,而不会显著增加安全风险,从而减少了后期症状驱动的冠状动脉再介入治疗的需求。
此外,ABIOMED 公司开展了 Impella 使用登记研究 (USpella)。所有参与研究的医疗机构回顾性收集数据,不对患者进行筛选,比 PROTECT II 研究更广泛的高风险PCI患者群体。这些数据与PROTECT II数据相叠加,得出了包含637名患者的分析结果。分析得到USpella组、PROTECT II Impella 2.5系统组和IABP组的死亡率相似。这支持了PROTECT II研究的观察结果,即与IABP相比,使用Impella和大口径入路鞘不会增加死亡风险;在患者使用期间的总体疗效和血液动力学支持方面,该设备的使用结果与PROTECT II临床试验中获得的结果相似。
基于以上研究,Impella 2.5获得PMA批准,要求开展上市后临床随访研究,也就是Protect III。
(四)PROTECT III研究和PROTECT IV研究
PROTECT III研究即FDA上市后临床随访研究(PAS),这是项前瞻性、多中心、单臂研究,由来自美国70家使用Impella 2.5 系统的医疗机构的369名参与者组成。研究的纳入和排除标准与 PROTECT II 研究相同。主评指标是围手术期、手术90天的MAE复合发生率,结果表明MAE实际发生率25.6%,达到了性能目标(53%)。
PROTECT IV研究,预计用于复杂冠状动脉疾病和左心室功能减退的高危PCI患者,设计纳入1252名患者,随机分配到PCI期间使用/不使用Impella的pMCS组,同时覆盖更广泛的冠心病人群和更宽泛的心功能下降情况,目前研究结果尚未见报道。
三、临床文献调研
以Impella在HR-PCI围手术期左室辅助支持为主题检索相关文献,未检索到除PROTECT系列外其他较大样本量的前瞻性RCT临床研究,大多数文献报道是基于PROTECT系列二次分析,情况如下:
O'Neill等将PROTECT III试验与 PROTECT II 试验中使用Impella治疗患者的数据进行分析比较,主要评价术后90 天的复合 MACCE发生率(死亡、MI、中风/TIA和任何血管血运重建),次要安全性评价指标:需要输血的院内出血,操作相关性低血压,和心肺复苏或室性心律失常。结果发现PROTECT III试验中使用Impella治疗的MACCE 发生率更低(15.1% vs. 21.9%,P=0.037)。安全性方面:需要输血的院内出血在 PROTECT III中明显减少(1.8% vs. 9.3%,P<0.001),操作相关性低血压发生率(2.2% vs. 10.1%,P<0.001)和心肺复苏或室性心律失常发生率(1.6% vs. 6.9%;P<0.001)也明显减少。需要注意的是PROTECT III患者中接受旋磨术比例更高(37.1% vs. 14.8%,P <0.001),支持时间更长(中位时间1.6h vs. 1.3h;P < 0.001),心肌缺血危险评分(7.0±2.4 vs 4.4±2.9;P <0.001)和 SYNTAX评分更高(21.4±10.8 vs 15.7±9.5;P < 0.001)。
Cohen等将USpella登记研究中339名患者(登记研究组)符合 PROTECT II 试验的入选标准的患者与PROTECT II中接受Impella治疗的 216例患者(临床试验组)进行了比较。主次要评价指标与PROTECT II 试验相同。与临床试验组相比,登记研究组患者的年龄更大(70 ±11.5岁vs. 67.5 + 11.0岁),慢性肾病患病率更高(30% vs. 22.7%)、既往MI(69.3% vs. 56.5%)或既往CABG术(39.4% vs. 30.2%)人数更多,而糖尿病、外周血管疾病和既往中风的发病率相似。登记研究组的冠状动脉疾病更复杂(2.2 vs. 1.8条病变血管),STS评分相似。结果显示,登记研究组和临床试验组在主要结果的发生上有很大的重叠。有趣的是,随着时间的推移,输血量显著减少,这可能反映了学习曲线效应。在PROTECT II试验中也观察到了类似的效果。登记研究组慢性心衰有显著改善,心功能NYHA III-IV级的患者数量减少了42%。而在临床研究组则减少了28%。
Azzalini L等开展了一项单中心回顾性研究,纳入人群是在该中心接受由Impella 2.5/CP 支持治疗的非急诊HR-PCI患者,并与未接受Impella 2.5/CP支持治疗的患者(对照组)进行了倾向性评分匹配。主要终点是随访1年时的主要心脏不良事件(全因死亡、MI和靶病变血运重建)。结果有250名接受Impella支持的非急诊HR-PCl患者与250名对照组进行了配对。两组患者的临床和血管造影特征非常均衡。在Impella支持的患者中,左主干PCI的干预率更高(26% vs. 11%, P <0.001),旋磨术实施的比例也更高(44% vs. 37%,P =0.10),干预血管数更多(1.8±0.8 vs. 1.3±0.6,P<0.001)。但Impella支持的患者围手术期MI(14.0% vs. 6.4%,P=0.005)、大出血(6.8% vs. 2.8%,P=0 .04)和输血(11.2% vs. 4.8%,P=0.008)的发生率较高。然而,1年随访中,Impella支持的患者与对照组之间的主要心脏不良事件发生率(31.2% vs 27.4%,P=0.78)和其任一组成部分的发生率均无差异。
四、有关HR-PCI运用pMCS相关指南及专家共识
pMCS常规用于高危PCI辅助治疗,全球相关领域指南或专家共识缺乏较统一的认识。《2021 ACC/AHA/SCAI冠脉血运重建指南》指出,尚不能证明在复杂 PCI 中常规使用血流动力学支持设备能减少心血管事件的发生。同时,该指南认为在特定的(无具体定义)高危患者中,推荐运用pMCS(未明确设备类型)辅助PCI可能是合理的(IIb B)。
《中国冠状动脉左主干分叉病变介入治疗指南2022》指出,左主干病变尤其是左主干分叉病变介入治疗术中循环崩溃风险较高,根据中国心血管医生的临床经验,IABP、ECMO、Impella等机械循环辅助装置能有效维持循环稳定,为术者处理病变和并发症提供了血流动力学保障,但是其循证医学证据尚不充分。推荐IABP、Impella、ECMO等机械循环辅助装置用于复杂高危左主干分叉病变的介入治疗,并由经验丰富的心脏团队完成操作(Ⅱa,C)。
《2015 SCAI/ACC/HFSA/STA临床专家共识声明:心血管护理中应用经皮机械循环支持设备》指出,如果要在择期高风险手术期间提供预防性支持,则应在介入手术开始前放置pMCS装置。选择pMCS时必须考虑多种因素,包括:患者的血流动力学状况、设备对血流动力学的影响、技术考虑因素(包括插入的简易性和快速性)以及支持的最终目标。pMCS尤其适用于严重左心室功能障碍(EF <20%至30%)和涉及较大供血区域的复杂冠状动脉疾病(仅存单支血管病变、左主干或三支血管疾病)的患者。
《2021 EAPCI/ACVC关于经皮心室辅助装置的联合专家共识》指出在HR-PCI中的主要目的是维持介入前高危患者血流动力学稳定,以防止发生严重低血压/低心排(CO),并争取足够的时间实现最佳和完全的血运重建,但仅推荐特定的高危 PCI 患者在股动脉条件合适的情况下(股总动脉直径>6mm,且无严重扭曲)可以考虑使用轴流泵类pMCS。
《经皮机械循环辅助临床应用及管理中国专家共识2020》指出, pMCS可作为PCI术中、术后的循环辅助手段,降低手术风险,改善预后,其中IABP和Impella系统因植入速度快、可有效改善冠状动脉血流和降低心肌耗氧,可以首先考虑。
五、审评关注点
Impella2.5主要基于PROTECT II临床试验结果获批上市,该试验为随机对照设计,对照产品为IABP。各类pMCS用于高危PCI辅助支持治疗中,缺乏关键证据证明某类产品的绝对优势,指南对各类pMCS的推荐更倾向同一推荐级别。介入式左心室辅助装置不符合《医疗器械临床试验设计指导原则》中“当试验器械技术比较成熟且对其适用疾病有较为深刻的了解时,或者当设置对照在客观上不可行时”单组试验的适用条件。
因此,该类产品临床试验设计应采用随机对照设计。申请人需结合自身产品设计特点,如原理、流量、产品预期使用时间等,明确预期适用人群(对预期使用申报产品的高危PCI人群进行明确定义),该人群需存在PCI术中使用介入式左心室辅助装置的必要性,且经心脏团队评估后认为存在外科手术高风险。在充分定义目标使用人群的基础上,科学制定入排标准以保障受试者的代表性,以现有标准治疗方法所用器械作为对照组,根据试验目的、器械的预期效应设定评价指标(可参考PROTECT II临床试验),明确各评价指标的定义、观察时间点、测定方法和判定标准等,并明确主要评价指标和次要评价指标;基于主要评价指标估算样本量并科学设置样本量计算参数,以保证在充分样本量的基础上产生的试验结果可支持产品临床风险受益分析。
对于高危PCI患者人群,境内外均有共识、文献等指出定义PCI的复杂性以及建议考虑的因素,包括患者的血流动力学状态(休克或左心室功能严重衰竭)、患者的临床特征和合并症以及冠状动脉解剖/病变的复杂性。高危临床特征和合并症包括高龄(>75岁)、糖尿病、LVEF<35%、急性冠脉综合征、既往心脏手术、外周血管疾病、晚期慢性肾病(eGFR<30 ml/min/1.73 m2)、慢性阻塞性肺病、合并严重主动脉瓣病变或严重二尖瓣返流。冠状动脉解剖/病变的复杂性包括无保护的左主干病变、静脉桥血管病变、严重钙化的病变(需要进行旋磨术)、仅存单支血管病变,以及多支病变(multivessel coronary artery disease, MVD)合并慢性全闭(chronic total occlusion, CTO)。
PROTECT II临床试验主要评价指标为术后90天内的复合MAE发生率、术后30天或出院时(以时间较长者为准)的复合MAE发生率等,MAE包括死亡、中风/TIA、MI、重复血管重建、需要进行心脏手术/胸腔或腹腔血管手术或肢体缺血的血管手术、急性肾功能障碍、心肺复苏术或需要心脏复律的室性心律失常、主动脉瓣关闭不全增加一个等级以上、严重低血压、未能获得血管造影成功。安全性指标包括但不限于术后90天内死亡、中风/TIA、MI、重复血管重建、需要进行心脏手术/胸腔或腹腔血管手术或肢体缺血的血管手术、急性肾功能障碍、心肺复苏术或需要心脏复律的室性心律失常、主动脉瓣关闭不全增加一个等级以上、严重低血压、未能获得血管造影成功等。复合指标,包括术后90天内的复合MAE发生率、术后30天或出院时的复合MAE发生率等。有效性指标包括但不限于最大心输出量(CPO)下降程度、术后 24 小时内肌酐清除率、 术中IABP 患者舒张压高于收缩压峰值超过 5 分钟的达标率、术中申报产品泵输出量大于 1.0 升/分钟维持时间超过5分钟的达标率等。
目前我国尚无该类产品获批上市,我中心将会持续跟踪此类产品的最新临床研究成果,及时制定并公开技术审评规范。
参考文献:
[1]医疗器械临床试验设计指导原则(2018年第6号)
[2]FDA P140003A SSED
[3]FDA P140003B SSED
[4]中国医师协会心力衰竭专业委员会,国家心血管病专家委员会心力衰竭专业委员会,中华心力衰竭和心肌病杂志编辑委员会.经皮机械循环辅助临床应用及管理中国专家共识[J].中华心力衰竭和心肌病杂志, 2020, 04(03):145-158.
[5]中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 经皮机械循环辅助在复杂心血管疾病介入治疗应用中国专家共识 [J] . 中华心血管病杂志, 2022, 50(10) : 959-972.
[6]Chieffo A , Burzotta F , Pappalardo F ,et al.Clinical expert consensus document on the use of percutaneous left ventricular assist support devices during complex high-risk indicated PCI[J].International Journal of Cardiology, 2019, 293:84-90.
[7]中华医学会心血管病学分会,中华心血管病杂志编辑委员会.中国冠状动脉左主干分叉病变介入治疗指南[J].中华心血管病杂志, 2022, 50(4):12.
[8]Lawton J S , Tamis-Holland J E , Bangalore S ,et al.2021 ACC/AHA/SCAI Guideline for Coronary Artery Revascularization: Executive Summary: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines[J].Circulation, 2022, 145(3):e4-e17.
[9]Charanjit,S,Rihal,et al.2015 SCAI/ACC/HFSA/STS Clinical Expert Consensus Statement on the Use of Percutaneous Mechanical Circulatory Support Devices in Cardiovascular Care: Endorsed by the American Heart Assocation, the Cardiological Society of India, and Sociedad Latino Ameri[J].Journal of the American College of Cardiology, 2015.
[10]Alaide C , Dariusz D , Christian H ,et al.Joint EAPCI/ACVC expert consensus document on percutaneous ventricular assist devices[J].European Heart Journal Acute Cardiovascular Care(5):5[2023-10-23].
[11]Perera D , Stables R , Thomas M ,et al.Elective intra-aortic balloon counterpulsation during high-risk percutaneous coronary intervention: a randomized controlled trial.[J].JAMA : the journal of the American Medical Association, 2010, 304(8):867-74.
[12]Perera D , Stables R , Clayton T ,et al.Long-termmortality data from the balloon pump-assisted coronary intervention study (BCIS-1): a randomized, controlled trial of elective balloon counterpulsation during high-risk percutaneous coronary intervention.[J].Circulation, 2012, 127(2).
[13]Teirstein P S , Vogel R A , Dorros G ,et al.Prophylactic versus standby cardiopulmonary support for high risk percutaneous transluminal coronary angioplasty[J]. 1993.
[14]Azzalini L , Johal G S , Baber U ,et al.Outcomes of Impella‐supported high‐risk nonemergent percutaneous coronary intervention in a large single‐center registry[J].John Wiley & Sons, Ltd, 2021(1).
[15]O'Neill W W , Anderson M , Burkhoff D ,et al.Improved outcomes in patients with severely depressed LVEF undergoing percutaneous coronary intervention with contemporary practices[J].American Heart Journal, 2022, 248:139-149.
[16]Cohen M G , Matthews R , Maini B ,et al.Percutaneous left ventricular assist device for high-risk percutaneous coronary interventions: Real-world versus clinical trial experience[J].American Heart Journal, 2015.
临床与生物统计一部 供稿
(转载自国家药品监督管理局医疗器械技术审评中心网站)